در مقاله امروز می خواهیم به بررسی موضوع (خدمات درمان زخم بستر در منزل) بپردازیم.
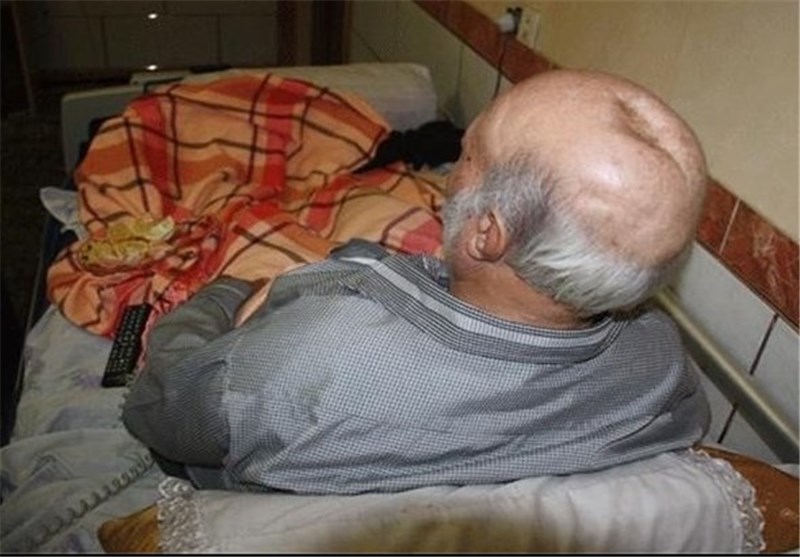
با توجه به اینکه بیماری زخم بستر به دلیل عدم تحرک و یکجا نشینی ایجاد می شود می توان متوجه شد که این بیماری مخصوص قشر خاصی از افراد است که توانائی جابجائی را ندارند.
مجموعه آلفا طب با اخذ مجوز رسمی از دانشگاه علوم پزشکی ایران و وزارت بهداشت ، درمان و آموزش پزشکی و با در اختیار داشتن کادر متخصص و مجرب آماده است تا در سریع ترین زمان ممکن برای ارائه خدمات پزشکی و پیرا پزشکی در منزل یا محل کار شما در کنار شما باشد.
تمامی پرسنل دارای مدارک و تضامین کافی نزد شرکت می باشند.
*پوشش دهی کلیه مناطق تهران
*نازل ترین قیمت و بهترین کیفیت
*امکان صدور گواهی برای ارائه به بیمه درمانی شما
تلفن های تماس :

به همین دلیل برای درمان این افراد بهترین گزینه درمان در منزل می باشد. با وجود امکانات پزشکی و پرستاران با تجربه شروع و ادامه درمان بیماران دارای زخم بستر در خانه هم برای بیمار و هم برای همراهان بیمار بسیار راحت تر از درمان در مراکز درمانی است.
1. زخم بستر چیست؟
2. زخم بستر چه علائمی دارد؟
3. زخم بستر تا تشدید یافتن چند مرحله را طی می کند؟
4. پزشکان با تحقیقاتی که در زمینه زخم بستر انجام داده اند به چه نکاتی دست یافته اند؟
5. زخم بستر معمولا در چه نواحی ایجاد می شود؟
6. در چه شرایطی زخم بستر رخ می دهد؟
7. برای پیشگیری از زخم بستر چه راهکار هایی وجود دارد؟
8. تشخیص درصد آسیب دیدگی زخم بستر توسط پزشک چگونه صورت می گیرد؟
9. درمان سنتی زخم بستر چه مشکلاتی را به همراه دارد؟
10. علت آن که پزشکان ماساژ ناحیه آسیب دیده را منع می کنند چیست؟
11. پرستاری که برای پانسمان زخم بستر به منزل بیمار مراجعه می کند از چه توانایی هایی باید برخوردار باشد؟
12. فاکتور هزینه دریافتی پرستار بایستی شامل چه اقلامی باشد؟
13. پانسمان انجام شده در منزل توسط پرستار باید چه ویژگی هایی داشته باشد؟
14. پانسمان های سنتی چه مشکلاتی را برای بیمار ایجاد می کند؟
15. پانسمان های مدرن که در منزل توسط پرستاران انجام می شود چند نوع می باشد؟
16. پانسمان های شفاف یا (Transparent Dressings) چیست؟
17. پانسمان های هیدروژل (Hydrogels) چیست؟
18. پانسمان های فوم (Foams) چیست؟
19. پانسمان های هیدروکلویید (Hydrocolloids) چیست؟
20. فیزیوتراپی زخم بستر چگونه انجام می پذیرد؟
21. پیش از شروع مراحل درمانی به وسیله فیزیوتراپی چه اقداماتی باید صورت بگیرد؟
22. برای درمان زخم بستر به وسیله فیزیوتراپی چند روش وجود دارد؟
23. درمان زخم بستر با استفاده از لیزر چگونه انجام می گیرد؟
24. مدت زمان مورد نیاز برای درمان با لیزر نتیجه ی حاصل از آن به چه عواملی بستگی دارد؟
25. استفاده از لیزر برای درمان زخم بستر چه مزایایی را به همراه دارد؟
26. درمان زخم بستر با مگنت تراپی چگونه صورت می گیرد؟
27. درمان زخم بستر به وسیله وکیوم تراپی چگونه انجام می شود؟
28. درمان زخم بستر با پلاسمای هلیوم چگونه انجام می شود؟
29. جراحی به عنوان یک روش درمانی برای زخم بستر به چه صورتی انجام می شود؟
30. تشک ها چگونه بر روی درمان زخم بستر اثر می گذارند؟
31. انتخاب بهترین تشک مواج برای درمان و پیشگیری از بروز زخم بستر چگونه صورت می گیرد؟
32. عملکرد تشک مواج برای درمان زخم بستر چگونه است؟
زخم بستر چیست؟
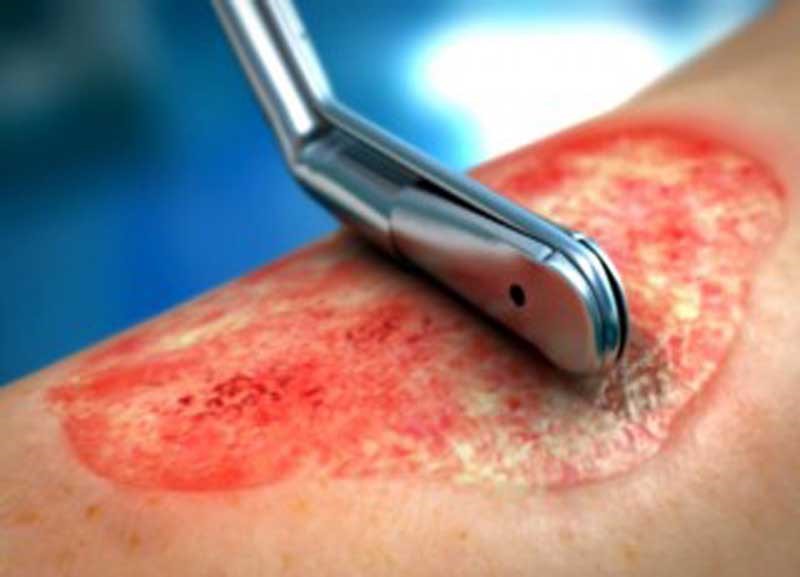
زخم بستر یا زخم فشاری آسیبی است که در اثر یک جانشینی بیشتر در معلولین، سالمندان و یا جانبازانی که توانایی تغییر وضعیت خود را ندارند ایجاد می شود. این زخم معمولا در محل هایی ایجاد می شود که عضله ای در بین پوست و استخوان وجود ندارد و پوست مستقیماً به استخوان چسبیده است.
درمان این گونه زخم ها بسیار سخت و طاقت فرسا می باشد خصوصا اگر شخصی که دچار زخم بستر شده است به بیماری های دیگری مانند دیابت مبتلا باشد.
در گذشته بسیاری از بیماران زمین گیر در اثر بروز زخم های بستر عفونی جان خود را از دست می دادند اما با پیشرفت علم پزشکی درمان های متعددی برای زخم بستر کشف شده است که مرگ و میر بیماران را در اثر بروز این زخم ها کاهش داده است
زخم بستر چه علائمی دارد؟
زخم بستر نیز همانند دیگر آسیب ها پیش از شدید شدن علائمی را از خود بروز می دهد که اگر بیمار و یا همراهانش متوجه این علائم شوند می توانند از بروز زخم پیشگیری نمایند.
علائم زخم بستر:
• تغییر رنگ پوست
• ایجاد تورم در ناحیه تحت فشار
• تغییر حرارت در ناحیه آسیب دیده پوست
• بروز حساسیت پوستی و احساس سوزش
زخم بستر تا تشدید یافتن چند مرحله را طی می کند؟
زخم بستر در ابتدا بسیار سطحی بوده و با گذشت زمان اگر برای درمان آن اقدام نشود شدید تر می شود تا جایی که بافت پوست و عضله در ناحیه آسیب دیده به کلی از بین می رود.
مرحله اول:
در مرحله ابتدایی بروز زخم بستر دوره علائم و پیشگیری به پایان رسیده است و یک زخم سطحی روی پوست ایجاده می شود. در این مرحله لایه اپیدرم که در بالاترین سطح پوست قرار دارد کاملا از بین می رود و بیمار سوزش و درد خفیفی احساس می کند.
در این مرحله درمان راحت تر و در زمان کوتاه تری انجام می شود و با درخواست حضور پرستار در منزل و پانسمان های دقیق و منظم او می توان طی چند روز این گونه زخم های ایجاد شده را درمان کرد
مرحله دوم:
در این مرحله زخم عمیق تر شده و بافت پوست به کلی از بین می رود و چربی های زیر پوست دیده می شود.
اگر برای درمان زخم در این مرحله اقدام نشود به مرور به بافت های سالم زیر پوست نیز آسیب می رسد.
اگر زخم در مرحله ابتدایی درمان نشد و به این مرحله رسید بهترین روش درمانی استفاده از دستگاه های پیشرفته لیزری موجود در فیزیوتراپی ها می باشد
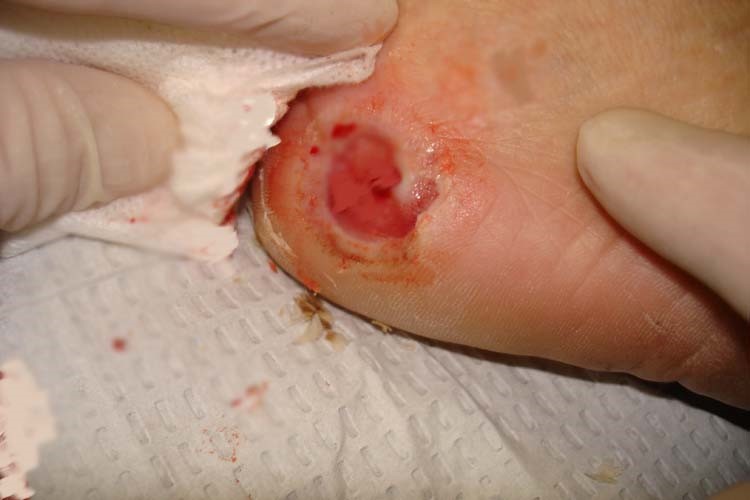
مرحله سوم:
زخم در این مرحله وسیع تر شده و کاملا باز و گود می باشد. در داخل این زخم استخوان و یا تاندون نمایان می شود. مرحله درمان اینگونه زخم ها بسیار سخت و در بیشتر مواقع به عمل جراحی نیاز پیدا می کند.
پزشکان با تحقیقاتی که در زمینه زخم بستر انجام داده اند به چه نکاتی دست یافته اند؟
1. پزشکان دریافته اند که زخم های فشاری زود تر از انچه که تصور کنید افزایش میابد و بهبودی آن به سختی صورت می گیرد.
2. پزشکان با انجام تحقیقات دراز مدت بر روی بیماران ضایع نخاعی دریافته اند که دومین علت مرگ این بیماران پس از مسمومیت دارویی بروز زخم بستر های عفونی و کشنده می باشد
3. یک پرستار انگلیسی با انجام تحقیقات خود در زمینه زخم بستر دریافته است که بهترین راه پیشگیری از زخم بستر تغییر وضعیت بیمار در هر 2 ساعت می باشد.
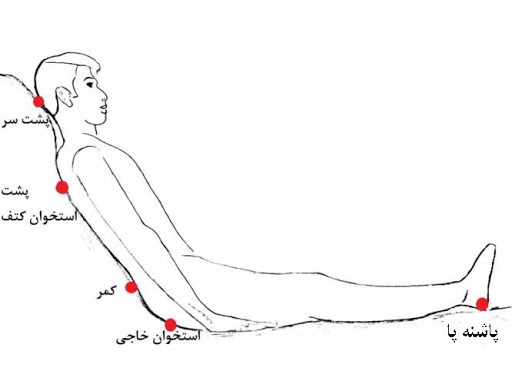
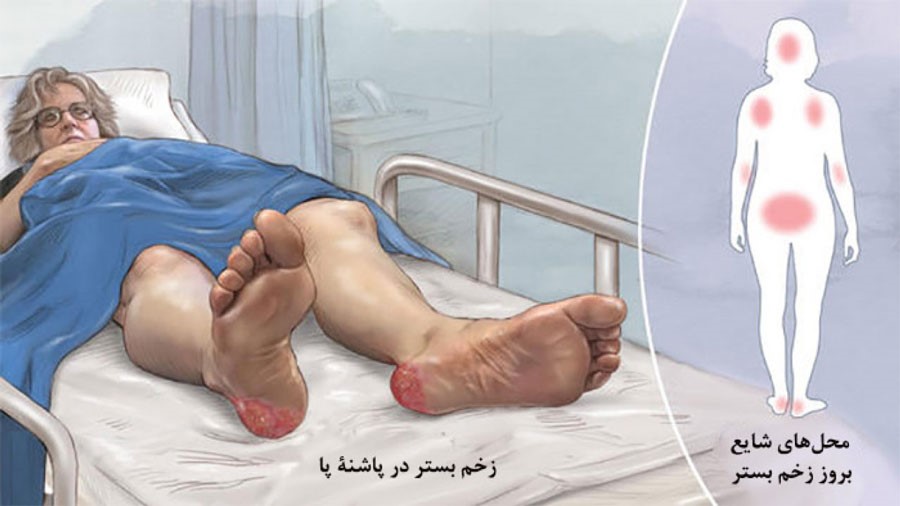
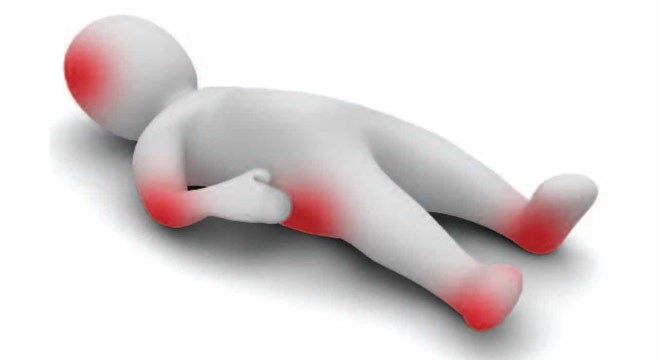
زخم بستر معمولا در چه نواحی ایجاد می شود؟
• قسمت های استخوانی باسن (در اثر نشستن زیاد ایجاد می شود)
• استخوان های متصل به شانه و ستون فقرات (زخم های این ناحیه در اثر خوابیدن طولانی مدت به پشت رخ می دهد)
• قسمت های استخوانی دست و پا که بر روی صندلی قرار می گیرد
• نواحی پشت و بغل جمجمه
• استخوان های انتهایی ستون فقرات
• نقاط پاشنه و پشت زانو
• استخوان های نواحی کتف و قوزک پا (این زخم ها در اثر خوابیدن طولانی مدت به پهلو رخ می دهد)
• استخوان پیشانی، زانو و یا انگشتان پا که در اثر خوابیدن زیاد بر روی شکم ایجاد می شود
رایج ترین زخم های بستر در استخوان لگن (67%) و استخوان دنبالچه (29%) رخ می دهد.
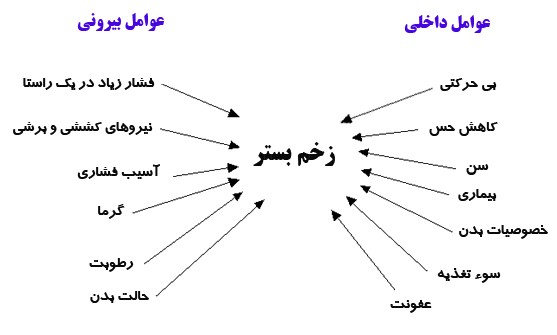
در چه شرایطی زخم بستر رخ می دهد؟
تحت فشار قرار گرفتن نقاطی از بدن: هنگامی که بخشی از بدن در طول روز به علت ناتوانی در تغییر وضعیت با سطح سفتی برخورد داشته باشد رگ ها و عروق خونی در رساندن مواد مغذی و مفید برای بافت پوست ناتوان می مانند در نتیجه سلول های ناحیه تحت فشار مرده و از بین می روند و پوست آسیب پذیر تر می شود.
سایدگی پوست:
سایدگی بخشی از پوست بدن با سطوح زبر باعث بروز زخم های شدید مانند زخم بستر می شود که با درد بسیاری همراه می باشد. پوست ناحیه زخم شده استحکام خود را از دست داده و پس از درمان بیشتر در معرض خطر می باشد.
برش عمیق پوست:
زخم هایی که در اثر برش عمیق پوست ایجاد می شوند در اکثر مواقع باعث آسیب رسیدن به عروق خونی و مویی رگ ها می شود که پیوند آن بسیار دشوار می باشد
اما پرستاران ماهر می توانند با استفاده از روش های درمانی مدرن در سریع ترین زمان زخم را بهبود ببخشدند
از بین رفتن کلاژن های پوست:
کلاژن های پوست وظیفه جوانسازی و حفظ طراوت پوست را بر عهده دارند اما در هنگام بروز اولین علائم زخم بستر کلاژن های پوست از بین می روند و پوست حالت کسشانی خود را از دست می دهد و بیشتر از قبل مستعد آسیب می باشد
ثابت ماندن عضلات در طولانی مدت:
تحرک نداشتن و ثابت ماندن عضلات برخی از نقاط بدن موجب آتروفی عضلانی (کاهش یافتن حجم بافت های عضلانی که پس از آن پوست در نزدیک ترین بخش به استخوان قرار می گیرد) می شود و در آن نقطه خطر بروز زخم بستر بیش از قبل افزایش میابد
رطوبت بسیار زیاد:
وجود رطوبت بسیار زیاد طی دراز مدت در محل های کم تحرک یکی دیگر از عوامل بروز زخم بستر می باشد که بیشتر در معلولین و سالمندانی رخ می دهد که زیاد عرق می کنند و یا توانایی نگهداشتن ادرار را ندارند
تغذیه نامناسب و خالی از ویتامین ها: پوست برای سالم ماندن از ویتامین ها استفاده می کند اما بیشتر بیماران به علت ناتوانی در هضم غذا و یا دیگر عوامل از طرف پزشک مربوطه از خوردن بسیاری از غذاها منع می شوند که باعث کمبود مواد مغذی و ویتامین ها در بدن می شود. در چنین بیمارانی امکان بروز زخم بستر بیشتر از دیگر افراد می باشد
اضافه وزن و چاقی:
اضافه وزن و سنگینی بیش از حد موجب می شود فشار بیشتری به برخی از نقاط از بدن که بر روی بستری سفت قرار می گیرد وارد شود وآن نقطه بیشتر از دیگر قسمت های بدن مستعد آسیب و زخم بستر باشد.
برای پیشگیری از زخم بستر چه راهکار هایی وجود دارد؟
تغییر حالت بیمار:
بهتر است وضعیت نشستن و یا خوابیدن بیمار در طول روز ثابت نباشد و در صورتی که بیمار خود توانایی جا به جا شدن را ندارد پرستار مربوطه هر دو ساعت وضعیت قرارگیری بیمار را تغییر دهد.
تشک مناسب:
برای جلوگیری از بروز زخم بستر در بیمارانی که به علت کهولت سن و یا مشکلات جسمانی توانایی جابه جا شدن مداوم را ندارند بهتر است در محل نشستن آن ها بر روی صندلی چرخ دار و یا تختخواب هایشان از تشک هایی به جنس فوم، پوست گوسفند و یا بالش هایی نرم استفاده شود.
وعده های غذایی مناسب:
یکی دیگر از راهکار هایی که برای جلوگیری از زخم بستر وجود دارد کنترل وعده های غذایی بیمار می باشد. بهتر است در تغذیه روزانه بیماران مبتلا به زخم بستر غذاهای غنی از پروتئین، امگا 3، روی و دیگر مواد معدنی و ویتامین ها گنجانده شود
تامین آب مورد نیاز بدن:
در صورت کمبود آب در بدن بیماران پوست خشک و آسیب پذیرتر می شود به همین علت بهتر است میزان آب مصرفی روزانه بیماران کنترل شود و این افراد روزانه حداقل 8 لیوان آب بنوشند تا از بروز آسیب ها و زخم های پوستی در امان بمانند.
شستشوی روزانه موضع:
برای جلوگیری از خشک شدن پوست و تخریب زود هنگام آن بهتر است هر 2 ساعت که بیمار را تغییر وضعیت می دهید پوست بدن او را با پنبه و مقداری آب مرطوب کرده و سلول های مرده را از سطح پوست پاک کنید.
تشخیص درصد آسیب دیدگی زخم بستر توسط پزشک چگونه صورت می گیرد؟
در هنگام مراجعه بیماران به کلینیک ها و اورژانس به علت بروز زخم بستر و یا درخواست پزشک متخصص به منزل برای درمان زخم ایجاد شده. پزشک در ابتدا وضعیت زخم را بررسی می کند و سپس برای درمان اقدام می کند.
در هنگام معاینه زخم توسط پزشک نیازی به انجام آزمایش و نمونه برداری دیده نمی شود. آزمایش های مربوط به زخم بستر فقط در صورتی انجام می شود که اثری از عفونت بر روی زخم دیده شود.
مواردی که در بررسی وضعیت زخم مورد توجه قرار می گیرند:
1. وسعت زخم و عمق آن در لحظه اول بیشتر از دیگر موارد مورد توجه قرار می گیرد.
2. بررسی تغییر رنگ پوست اطراف زخم
3. ارزیابی بافت های اطراف زخم و سلول های مرده
4. بررسی میزان خونریزی زخم و بوی نامطبوع در اثر عفونت ها
درمان سنتی زخم بستر چه مشکلاتی را به همراه دارد؟
درمان سنتی زخم بستر برای اولین بار توسط پزشکان مصری در حدود 5000 پیش با استفاده از عسل انجام گرفت. با این که درمان زخم ها با استفاده از عسل یک گزینه مناسب محسوب می شود اما همیشه هم موفق آمیز نمی باشد.
در اکثر درمان هایی که به صورت خانگی با عسل توسط طب سنتی انجام می شد بیمار را به کام مرگ می کشاند زیرا زخم های فشاری خیلی سریع توسعه یافته و لایه های عفونی بر روی آن جمع می شود در چنین مواقعی درمان با عسل جوابگو نمی باشد و درد و عفونت بسیار زیاد عامل مرگ بیشتر بیماران می شود.
زمانی که یکی از عزیزانتان دچار زخم بستر می شود بهتر است پیش از اقدام به خود درمانی و استفاده از درمان های سنتی با مراجعه به پزشک متخصص از وضعیت زخم اطلاع یافت و پس از آن به پیش بردن مراحل بهبودی زخم به وسیله درمان های مدرن اقدام نمایید.
علت آن که پزشکان ماساژ ناحیه آسیب دیده را منع می کنند چیست؟
برخلاف باور عموم که ماساژ را برای تسریع بهبودی ناحیه آسیب دیده مفید می دانند پزشکان این ادعا را رد کرده و هرگونه لمس ناحیه آسیب دیده را ممنوع می کنند زیرا با بررسی های انجام شده ثابت شده که ماساژ ناحیه ملتهب روند تخریب بافت ها را افزایش می دهد.
پرستاری که برای پانسمان زخم بستر به منزل بیمار مراجعه می کند از چه توانایی هایی باید برخوردار باشد؟
با برخورد لباس به زخم و حرکت عضلات ناحیه آسیب دیده، زخم دچار سایدگی و گسترش می شود و درد شدیدی نیز برای بیمار ایجاد می کند در نتیجه بهترین روش درمانی برای زخم بستر حضور پرستار در منزل می باشد.
در بیشتر کلینیک ها و مراکز درمانی بدون مجوز پرستار ارسال شده برای تعویض پانسمان بیمار ناشی و بی تجربه است در نتیجه بهبود زخم بیمار به تاخیر افتاده و جان بیمار به خطر می افتد
بنابراین بهتر است با مراجعه یکی از اقوام نزدیک بیمار به اورژانس و یا کلینیک های معتبر وضعیت درخواست حضور پرستار در منزل داده شود و در همان حال وضعیت زخم و دارو های از پیش مصرف شده برای درمان را برای پرستار مربوطه شرح داده تا پرستار بتواند با تجهیزات لازم به منزل بیمار مراجعه نماید.
پرستار ارسالی باید از صبر و حوصله بسیار زیادی برخوردار باشد و به پانسمان زخم بستر نواحی مختلف بدن تسلط کامل داشته باشد. همچنین بایستی پرستار بتواند زخم های عفونی را تشخیص داده و برای بهبودی سریع تر زخم داروهای خشک کننده عفونت را برای بیمار تجویز نماید.
فاکتور هزینه دریافتی پرستار بایستی شامل چه اقلامی باشد؟
1. هزینه پانسمان: هزینه پانسمان طبق آخرین تعرفه های خدمات پزشکی محاسبه می شود و در فاکتور پرستار توسط مرکز درمانی ثبت می شود بنابراین مبلغ دریافتی پرستار از بیمار و خانواده او باید دقیقا مطابق با مبلغ قید شده در فاکتور باشد
2. هزینه وسایل به کار رفته: بایستی پس از اتمام مراحل پانسمان زخم وسایل به کار رفته در طول درمان را با فاکتور موجود در اختیار پرستار چک کنید تا اگر اقلامی در فاکتور ذکر شده که در پانسمان زخم به کار برده نشود هزینه آن را کسر نمایید
3. هزینه ایاب و ذهاب: در صورتی که با ماشین شخصی خود به دنبال پرستار می روید هزینه ایاب و ذهاب ذکر شده در فاکتور را کسر نمایید
4. خدمات اضافی: پرستاری که برای تعویض پانسمان به منزل بیمار مراجعه می کند هیچگونه وظیفه ای در قبال دیگر خدمات ندارد و در صورتی که خانواده بیمار از او برای موارد دیگر درخواست کمک نمایند خدمات انجام شده مشمول هزینه های اضافی می شود.
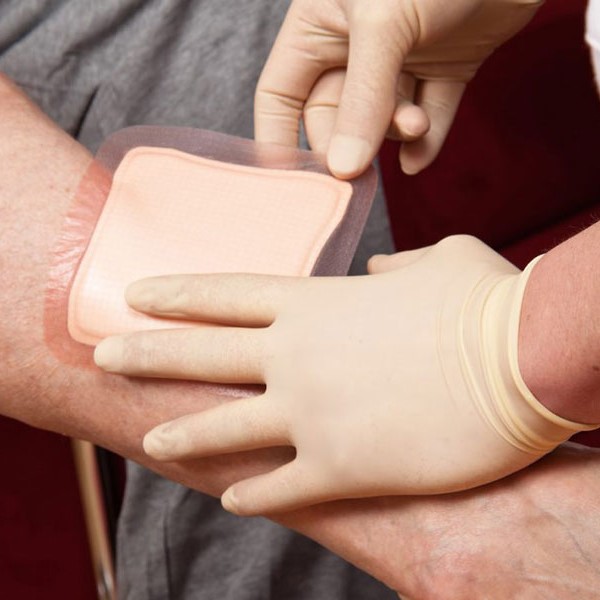
پانسمان انجام شده در منزل توسط پرستار باید چه ویژگی هایی داشته باشد؟
1. پانسمان باید شرایط مناسبی برای بهبودی زخم فراهم سازد، زخمی که بر روی آن باز باشد در مجاورت هوا خشک شده و بر روی آن پوسته هایی تشکیل می شود که زیر آنها محل مناسبی برای رشد میکروب ها و ترشحات عفونی می باشد. یک پانسمان خوب شرایطی را فراهم می آورد که از ایجاد پوسته و دلمه ها جلوگیری نماید.
2. رطوبت در محل پانسمان شده حفظ شود، زخم های بستر در محیط مرطوب و سالم خیلی سریعتر بهبود میابند بنابراین یک پانسمان خوب با حفظ رطوبت در ناحیه آسیب دیده به بهبودی هرچه سریع تر زخم کمک می کند.
3. پانسمان به گونه ای باشد که هوا در نقطه به جریان افتد، افزایش اکسیژن به تسریع بهبودی زخم بستر کمک شایانی می کند و کاهش آن مدت زمان ترمیم زخم را طولانی تر می کند به همین علت پانسمان زخم را به گونه ای باید انجام داد که جریان هوا در محل آسیب دیده قطع نشود.
4. حرارت در محل پانسمان در حد نرمالی حفظ شود، بهترین دما برای سلول ها که بتوانند تقسیم شوند 37 درجه سانتی گراد می باشد از این رو پانسمان بایستی بتواند دمای نقطه آسیب دیده را در این درجه تعیین شده حفظ نماید.
5. پانسمان بایستی به گونه ای انجام شود که از ورود میکروب ها به محل زخم باز جلوگیری نماید
6. باید در پانسمان زخم از لوازمی استفاده شود که اثرات خارجی از خود به جای نگذارند، در هنگام تعویض پانسمان اگر پانسمان به صورت استاندارد انجام نشود و از لوازم پزشکی بی کیفیت و غیرمجاز استفاده شود بخشی از لوازم پانسمان مانند پنبه و باند بر روی زخم جا مانده و محلی مناسب را برای ایجاد عفونت و میکروب فراهم می کند.
7. پانسمان بایستی به گونه ای انجام شود که به زخم نچسبد، درصورتی که پانسمان خشک باشد و به زخم بچسبد در هنگام تعویض پانسمان باعث خونریزی و درد شدید در ناحیه آسیب دیده می شود و زخم تازه تر و عمیق تر می شود به همین علت پرستار باید در این زمینه توجه کامل داشته باشد
8. پانسمان باید قابلیت جذب ترشحات عفونی را داشته باشد،
9. بایستی پانسمان برای مدت زمان طولانی انجام شود و نیازی به تعویض مکرر نداشته باشد، کاهش تعداد دفعات تعویض پانسمان علاوه بر این که در هزینه پرداختی به پرستار صرفه جویی می کند باعث کاهش میزان ترشح عفونت می شود اما باید دقت کرد که این زمان آنقدری طولانی نشود که پانسمان به زخم بچسبد.
پانسمان های سنتی چه مشکلاتی را برای بیمار ایجاد می کنند؟
پانسمان های سنتی که این روز ها در کشور ما نیز بسیار مورد استفاده قرار می گیرد با استفاده از باند، گاز وازلینه و پنبه انجام می شود و هیچ یک از ویژگی های یک پانسمان ایده آل و مناسب را ندارد و مرحله ترمیم زخم را طولانی می کند.
برخی از مشکلاتی که پانسمان های سنتی به دنبال دارند:
1. یکی از عمده ترین مشکلاتی که در پانسمان های سنتی ایجاد می شود این است که در اکثر مواقع بخشی از الیاف پنبه و باند بر روی محل زخم جا مانده و باعث بروز عفونت در ناحیه زخم می شود
2. از پانسمان های سنتی نباید به صورت مستقیم بر روی زخم باز استفاده شود و فقط می توان از آن به عنوان پانسمان ثانویه استفاده کرد
3. گاز های وازلینه نوعی گاز هستند که به پارافین های زرد و سفید آغشته هستند. این پارافین ها سطح زخم را پوشانده و به سختی پاک می شوند همچنین از این نوع پانسمان میکروب ها به راحتی عبور کرده و باعث بروز عفونت های شدید می شوند.
4. در برخی داروخانه ها گاز وازلینه های آغشته به آنتی بیوتیک به فروش می رسد که مناسب برای درمان زخم های باز مانند زخم بستر های عمیق نمی باشند زیرا در این پانسمان ها مصرف آنتی بیوتیک کنترل نشده است و ممکن است مسمومیت دارویی و یا خطرات جبران ناپذیر دیگری به همراه بیاورد.
به دلیل وجود این مشکلات استفاده از پانسمان های سنتی را توصیه نمی شود و بهتر است در صورت مشاهده علائم زخم بستر با مراجعه به مراکز درمانی و یا درخواست خدمات درمانی در منزل برای بهبود زخم اقدام نمایید.
پانسمان های مدرن که در منزل توسط پرستاران انجام می شود چند نوع می باشد؟
پانسمان های مدرن به روش های گوناگون و به وسیله لوازم پزشکی متعددی انجام می گیرد. شروع درمان با این گونه پانسمان ها می تواند در مراکز درمانی انجام شود و یا به علت ناتوانی بیمار در جا به جایی توسط پرستار در منزل انجام شود.
برخی از پانسمان های مدرن:
1. پانسمان های شفاف یا (Transparent Dressings)
2. پانسمان های هیدروژل (Hydrogels)
3. پانسمان های فوم (Foams)
4. پانسمان های هیدروکلویید (Hydrocolloids)
در صورت به کارگیری هریک از این روش ها اگر پانسمان محکم باشد نتیجه درمان برعکس می شود و به علت کاهش جریان خون در عضو آسیب دیده مدت درمان طولانی تر می شود
پانسمان های شفاف یا (Transparent Dressings) چیست؟
یک ورقه بسیار شفاف و انعطاف پذیر می باشد که با به کاربردن مایع درمانی چسب مانند در یک سمت پانسمان به راحت بر روی زخم چسبیده و ثابت می ماند.
ماده پلی اورتان که در پانسمان استفاده شده است در بهبود زخم بسیار مفید عمل کرده و هیچگونه حساسیتی را ایجاد نمی کند. این نوع پانسمان اکسیژن را به خوبی عبور داده و با جلوگیری از ورود مایعات خارجی به قسمت آسیب دیده خیلی سریع زخم را درمان می کند.
برخی از ویژگی های مثبت پانسمان های شفاف:
• این نوع پانسمان باعث مرطوب ماندن قسمت آسیب دیده می شود
• از پانسمان های شفاف برای درمان زخم های کم عمق استفاده می شود
• در صورت مشاهده علائم زخم بستر با استفاده از پانسمان های شفاف می توان از بروز زخم های شدید جلوگیری کرد
عوامل موثر بر قیمت پانسمان های شفاف: پانسمان های شفاف نیز همانند دیگر لوازم پزشکی با توجه به ویژگی هایی که دارند در قیمت های متنوعی عرضه می شوند
برای مثال میزان نفوذ پذیری مایعات، اکسیژن و میکروب در آن نشان دهنده بالابودن کیفیت پانسمان و یا بی کیفیتی آن می باشد و در تعیین قیمت پانسمان نقش به سزایی دارد، همچنین پانسمان های شفاف در ضخامت های مختلفی عرضه می شوند که باعث تغییر در ق
ت آن می شود، قابلیت انعطاف پذیری پانسمان برای راحتی بیمار بسیار حائز اهمیت است و این ویژگی در پانسمان های شفاف متغیر است و باعث تغییر هزینه آن می شود.
بیماران و یا اعضای خانواده آن ها با توجه به نیاز خود و بودجه ای که در نظر گرفته اند از بین این پانسمان ها انتخاب کرده و خریداری نمایند.
پانسمان های هیدروژل (Hydrogels) چیست؟
در این گونه پانسمان ها از ژل هایی مانند ژل کامفیل که حاوی 90 % آب می باشند استفاده می کنند. رطوبت موجود در این پانسمان ها به بهبودی سریع زخم کمک می کند. این پانسمان ها علاوه بر رطوبتی که ایجاد می کنند قابلیت جذب رطوبت بیش از حد را نیز دارند.
همچنین پانسمان های هیدروژل قابلیت کاهش حرارت در محل ایجاد زخم بستر را دارند و با خنک کردن اطراف زخم درد را کاهش می دهند.
نکته ای که پیش از استفاده از پانسمان های هیدروژل بایستی مورد توجه قرار بگیرد این است که در صورت استفاده از هیدروژل ها لازم است از پانسمان ثانویه استفاده شود.
پانسمان های فوم (Foams) چیست؟
این پانسمان ها در ضخامت های مختلفی عرضه می شوند که در یک سمت آن ها یک لایه شفاف چسب دار قرار گرفته و باعث می شود پانسمان به راحتی بر روی زخم تثبیت شود.
معمولا از پانسمان های فوم برای زخم هایی استفاده می شود که ترشحات عفونی زیادی دارند زیرا این نوع پانسمان از قابلیت جذب بسیار زیادی برخوردار است برای نمونه پانسمان بتاتین کامفیلاز این دسته پانسمان ها می باشد.
پانسمان های هیدروکلویید (Hydrocolloids) چیست؟
پانسمان هیدروکلویید یک پانسمان کامل برای درمان انواع زخم ها می باشند که در صورت استفاده از آنها هیچگونه نیازی به پانسمان های ثانویه نمی باشد.
این پانسمان ها در ترکیبات مختلفی ساخته می شوند که با توجه به نوع جراحات وارده و عمق زخم پزشک گزینه ای را تجویز می کند. انواع مختلف این پانسمان از لحاظ قیمت متغیر می باشد و همچنین در مدت زمان درمان زخم بستر نیز اثر گذار است.
این پانسمان دقیقا همانند پانسمان های شفاف عمل کرده و از ورود مایعات خارجی به زخم جلوگیری می کند
اما هوا و اکسیژن را به راحتی از خود عبور می دهد. در صورتی که پرستار از این پانسمان برای درمان زخم بستر بیمار استفاده می کند باید آگاه باشد که در صورت برخورد ترشحات زخم با مواد به کار رفته در ساخت این پانسمان بوی نامطبوعی ایجاد می شود که گاهی با عفونت اشتباه گرفته می شود
اما این بو طبیعی است و نیازی به تعویض مکرر پانسمان نمی باشد به همین علت توصیه می شود از این پانسمان برای درمان زخم هایی استفاده شود که ترشح کمی دارند.
از هیدروکلویید ها می توان به مدت 3 تا 7 روز استفاده کرد و پانسمان در طول این مدت با حفظ رطوبت در محل ایجاد زخم بستر از چسبیدن پانسمان به زخم جلوگیری می کند و همچنیین با حمایت از رشته های عصبی درد را در بیمار کاهش می دهد.
با وجود تمام این ویژگی های مثبت همچنان در کشور ما استفاده از پانسمان های هیدروکلویید جا نیفتاد است و علت آن ترس از افزایش عفونت در زخم و یا قیمت بسیار بالای آن به نسبت پانسمان های سنتی می باشد.
مزایای استفاده از پانسمان های هیدروکلویید:
1. در صورت استفاده از پانسمان های هیدروکلویید بیمار می تواند بدون نیاز به تعویض پانسمان حمام کند
2. درصورت برخورد پانسمان با آلودگی ها به علت سطوح شفاف خارجی پانسمان می توان به سادگی آلودگی ها را پاک کرد
3. برخلاف هزینه بالای تهیه پانسمان، هیدروکلویید ها با کاهش طول درمان و نیاز مکرر به تعویض پانسمان باعث کاهش هزینه های اضافی می شود
4. همان طور که از پیش هم بیان کردیم هیدروکلویید ها با حفظ رطوبت در زخم از ایجاد چسبندگی پانسمان جلوگیری کرده و باعث می شود در هنگام تعویض پانسمان برای بیمار دردی ایجاد نشو.
برای سریع تر درمان شدن زخم بستر چه راهکار هایی وجود دارد؟
پرستاری که برای درمان زخم بستر و تعویض پانسمان به منزل بیمار مراجعه می کند می توانند با بررسی زخم بیمار و حساسیت های دارویی او به منظور بهبودی سریعتر زخم برخی داروها را ببرای او تجویز نماید که این داروها عبارتند از:
• استفاده از قرص های ویتامینی خصوصا ویتامین های A&C و همچنین قرص های زینک (روی) بسیار مفید می باشد که عوارضی هم ندارند
• استفاده از سرم های شستشو برای کاهش عفونت های زخم یک گزینه مناسب می باشدو اگر شستشو با این سرم ها برای کاهش عفونت مفید واقع نشد پرستار می تواند انتی بیوک های خوراکی را برای بیمار تجویز نماید
• استفاده از پماد های کلاژن ساز می تواند به بهبود زخم سرعت ببخشد.
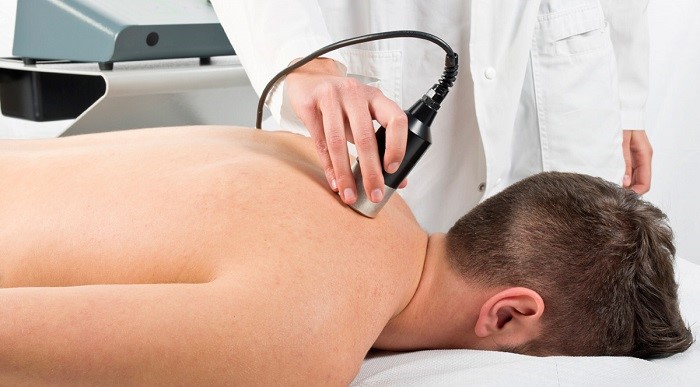
فیزیوتراپی زخم بستر چگونه انجام می پذیرد؟
در برخی از موارد که پانسمان زخم بستر به تنهایی جوابگو نمی باشد با هماهنگی پزشک متخصص می توان درخواست فیزیوتراپ در منزل برای ادامه مراحل درمانی زخم بستر را بدهید. فیزیوتراپ با دریافت مقداری هزینه بیشتر تمامی دستگاه های لازم برای درمان زخم بستر را با خود به منزل آورده و درمان را در منزل شخصی بیمار ادامه می دهد. درمان زخم بستر با روش فیزیوتراپی با دستگاه های مختلفی انجام می پذیرد که استفاده از این دستگاها و انتخاب بین آن ها توسط فیزیوتراپ پس از انجام معاینات مربوطه صورت می گیرد.
فیزیو تراپی برای درمان زخم باز مانند زخم بستر و زخم دیابتی ها که درمان آن ها دشوار می باشد مناسب است.
پیش از شروع مراحل درمانی به وسیله فیزیوتراپی چه اقداماتی باید صورت بگیرد؟
• در روز اول مراجعه فیزیوتراپ به منزل پیش از شروع مراحل درمانی میزان وسعت و عمق زخم توسط فیزیوتراپ ارزیابی می شود
• فیزیوتراپ و پرستار همکار زخم را با استفاده از مواد سرم های شستشو تمیز و ضد عفونی می کنند
• پس از ضد عفونی کردن محیط اطراف زخم لایه های مرده زخم طی یک جراحی کوتاه مدت برداشته می شود
• پس از این که لایه های مرده زخم برداشته شد محل برید شده با پانسمان انتخاب شده توسط پرستار بسته می شود
برای درمان زخم بستر به وسیله فیزیوتراپی چند روش وجود دارد؟
• درمان به روش فشرده سازی
• استفاده از طب سوزنی
• لیزر درمانی به وسیله لیزر پرتوان و کم توان
• مگنت درمانی
• درمان به وسیله وکیوم تراپی
مدت درمان زخم به وسیله هر یک از این روش ها با توجه به وضعیت زخم و میزان مراقبت های لازم صورت گرفته توسط بیمار متفاوت می باشد
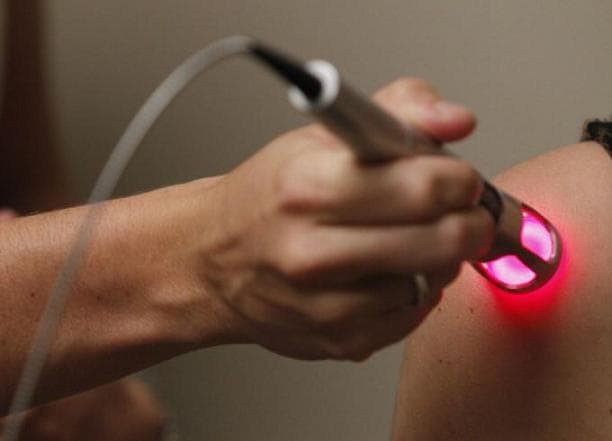
درمان زخم بستر با استفاده از لیزر چگونه انجام می گیرد؟
لیزر درمان بوسیله ی نور است. در روزگاران قدیم نور خورشید را درمان بسیاری از درد ها می دانستند و عدم قرار گرفتن در برابر نور مشکلات بسیاری را در سلامتی مردم ایجاد می کرد و آن ها به وضوح به نقش نور در سلامتی پی برده بودند و امروزه با الهام از این موضوع به استفاده از لیزر در درمان زخم بستر روی آورده اند.
در سال 1960 اولین دستگاه لیزر ساخته شد. دستگاه لیزر بر اساس عملکرد خود به دو نوع تقسیم می شود: دستگاه لیزر سرد یا کم توان و دستگاه لیزر گرم یا پرتوان. با توجه به مقدار انرژی که از دستگاه لیزر به بافت اطراف زخم بستر وارد می شود میزان اثر آن متفاوت است.
انرژی که از طریق لیزر به بافت اطراف زخم بستر وارد می شود باعث می شود گردش خون در آن ناحیه بیشتر شده و در نتیجه خون رسانی به آن افزایش یابد و ترمیم بافت زخم بستر سرعت بیشتری پیدا کند و در نتیجه بهبودی سریع تر حاصل شود.
در خصوص استفاده از نوع لیزر در درمان زخم بستر باید گفت که برای رسیدن به هدف که همان بهبودی زخم بستر با فعال نمودن سلول های آن لزوماً نیاز به لیزر پرتوان نیست و با استفاده از لیزر سرد و یا کم توان هم می توان به آن دست یافت.
برای استفاده از لیزر کم توان در درمان زخم بستر حتماً باید به متخصص این کار مراجعه شود چون اگر درمانگر سواد علمی لازم برای استفاده از لیزر کم توان یا سرد را نداشته باشد نمی تواند از این دستگاه برای بهبود و التیام زخم راه درست را در پیش بگیرد و در نهایت درمان نتیجه ای نخواهد داشت
چون اگر میزان اشعه لازم برای درمان کم باشد درمان بی اثر بوده و اگر میزان اشعه بیشتر از حد لازم باشد حتی می تواند آسیب رسان هم باشد.
در استفاده از لیزر برای درمان موضوع مهم دیگری وجود دارد که آن میزان توانائی جسمی بیمار برای دریافت میزان لازم اشعه است و درمانگر با در نظر داشتن آن می تواند تأثیر بیشتری بر روی ترمیم زخم بستر ایجاد کند.
از لیزر تراپی علاوه بر ترمیم زخم برای التیام سریع درد در ناحیه زخم بستر هم استفاده می شود. استفاده از لیزر با کاهش دادن مواد شیمیایی موجود در ناحیه زخم و هم چنین آنزیم های مرتبط با درد را کاهش داده و بیمار درد کمتری را نسبت به زمان قبل از درمان با لیزر تجربه خواهد کرد.
مدت زمان مورد نیاز برای درمان با لیزر نتیجه ی حاصل از آن به چه عواملی بستگی دارد؟
سن بیمار:
با توجه به سن بیمار و عملکرد سلول های بدن می توان نتیجه گرفت که هر چه بیمار جوان تر باشد با توجه به شرایط جسمی او دوره درمان می تواند کوتاه تر شود.
نوع زخم و محل آن:
از دیگر موارد موثر بر درمان بیمار است که با توجه به نوع زخم که ممکن است حاد یا مزمن باشد و محل آن بر مدت زمان درمان اثر می گذارد.
طول موج ایده آل: در این مورد درمانگر لازم است با توجه به سن بیمار و نوع و محل زخم طول موج ایده آل را برای بیمار در نظر گرفته و به وسیله آن بهترین درمان در کوتاه ترین زمان ممکن را برای بیمار رقم بزند.
لازم به ذکر است برای برداشتن بافت مرده زخم بستر که به روش جراحی نیاز است می توان از لیزر پرتوان برای برش آن به جای استفاده از تیغ جراحی سنتی استفاده کرد.
مزیت استفاده از لیزر به جای تیغ جراحی سنتی این است که با جراحی بوسیله لیزر خونریزی بسیار کمتری ایجاد می شود و محل زخم بسیار تمیز می ماند و در نهایت سریع تر ترمیم می شود.
استفاده از لیزر برای درمان زخم بستر چه مزایایی را به همراه دارد؟
1. چون دستگاه لیزر دارای سری کوچکی است امکان درمان بخش هائی از بدن که دسترسی به آن راحت نیست مقدور می باشد.
2. از سوی دیگر استفاده از لیزر به عنوان یک روش درمانی بی خطر و کم تهاجمی است که هیچ نوع عوارضی را به دنبال ندارد.
3. هم چنین باید یادآور شد که لیزر به هیچ بخشی از بدن حتی بافت های اطراف زخم آسیب وارد نمی کند به همین دلیل به عنوان یکی از بهترین روش های درمان زخم بستر می توان از آن نام برد.
با توجه به اینکه درمان زخم بستر به وسیله لیزر در ایران تقریباً جدید است و قریب به یک سال است که از آن در درمان زخم بستر استفاده می شود آمار دقیقی از میزان اثر لیزر در درمان زخم بستر در داخل کشور در دست نیست
اما با توجه به آمار جهانی می توان گفت که موارد قطعی درمان زخم بستر در دنیا 87 درصد است و این آمار چشمگیری برای اثبات اثر لیزر در درمان زخم بستر است.
درمان زخم بستر با مگنت تراپی چگونه صورت می گیرد؟
مگنت تراپی از جمله در مان هایی است که بر پایه میدان مغناطیسی شکل گرفته است. بر اساس باور و یافته های تعدادی از محققین و درمانگران بدن انسان همانند کره زمین دارای میدان مغناطیسی بوده و با استفاده از روش درمانی مگنت تراپی می توان ضایعات وارد شده به بافت های بدن را التیام بخشید.
زخم بستر عارضه ای است که بر روی بافت روئی بدن ایجاد شده است حال آنکه میدان مغناطیسی ایجاد شده بوسیله مگنت تراپی قادر است بافت های موجود در عمق را هم ترمیم کند.
مگنت تراپی با اثر بر روی مواد موجود در داخل سلول ها باعث افزایش اکسیژن رسانی به آن ها شده و با این روش خون رسانی به ناحیه مورد نظر افزایش پیدا می کند. مهم ترین عوامل در درمان با مگنت تراپی موارد زیر است:
فرکانس امواج، شدت و بلندی امواج ایجاد شده، مدت زمانی که این امواج میدان مغناطیسی بدن را تحت تأثیر قرار می دهند، جهت امواج که باید بر ناحیه مورد نظر تابیده شود.
مگنت تراپی با اثرات درمانی که دارد به بهبودی زخم بستر کمک می کند. این روش درمانی در اصل و ماهیت خود باعث افزایش اکسیژن رسانی به سلول ها می شود که به دنبال آن خون رسانی به ناحیه آسیب دیده افزایش پیدا کرده و باعث ایجاد گرما و حرارت در آن می شود که این مسأله مهم ترین کار درمانی این روش است.
این اثرات شامل التیام بخشیدن به آسیب های استخوانی که در اثر فشار زیاد ایجاد شده اند، کاهش التهابات اطراف زخم را در سریع ترین زمان، کاهش درد ایجاد شده در اثر زخم بستر و کاهش انسداد عروق و بهبود خون رسانی در مناطق مرده پوست می باشد.
لازم به ذکر است که میزان اثر گذاری و مدت زمان لازم برای بهبودی با این روش همانند روش های دیگر درمانی به عواملی همچون سن بیمار و وضعیت زخم بستر او و مدت زمانی که از ایجاد زخم گذشته نسبت مستقیم دارد.
درمان زخم بستر به وسیله وکیوم تراپی چگونه انجام می شود؟
وکیوم تراپی با کاهش فشار رطوبت در ناحیه احتمال بروز عفونت را کاهش داده و به بسته شدن سریع زخم کمک می کند. با بررسی وضعیت بیمارانی که برای درمان زخم بستر خود از این روش استفاده کرده اند متوجه می شوید که این روش درمانی برای بهبودی زخم بستر بسیار مفید واقع شده و در اکثر مواقع نتیجه مثبتی از این روش درمانی می توان دریافت کرد.
درمان زخم بستر با پلاسمای هلیوم چگونه انجام می شود؟
در علم فیزیک پلاسما را به حالت سوم ماده پس از گاز، مایع و جامد تشریح می کنند که طبق تحقیقاتی که پژوهشگران بر روی موش ها انجام داده اند مشخص شده است پلاسمای غیر حرارتی می تواند بر روی بهبودی زخم های فشاری (زخم بستر) مفید واقع شود.
در طی این تحقیقات پژوهشگران موش های آزمایشگاهی را برای مدت کوتاهی بیهوش کرده و با استفاده از دستگاه های مگنت بر روی پوست موش ها زخم فشاری ایجاد کرده و پس از آن سعی به درمان آن ها با پلاسمای غیر حرارتی نمودند و دریافتند که درمان زخم بستر با استفاده از این روش به سرعت بیشتری انجام می شود.
پلاسمای غیر حرارتی با ازبین بردن باکتری ها و قارچ ها از ایجاد عفونت بر روی زخم جلوگیری می کند و باعث جان گرفتن بافت های مرده اطراف زخم می شود.
جراحی به عنوان یک روش درمانی برای زخم بستر به چه صورتی انجام می شود؟
زمانی که زخم کهنه شود بافت اطراف آن اصطلاحاً می میرد و دیگه توانائی ترمیم جای زخم را ندارد در چنین شرایطی کاری از داروهای شیمیایی و حتی درمان به روش طب سنتی بر نمی آید و ناچاراً بیمار را باید به تیغ جراحی سپرد.
در عمل جراحی بافت مرده بوسیله تیغ بریده شده و پزشک تا رسیدن به بافتی که زنده است باید محل زخم بستر را تخلیه کند.
با توجه به اینکه زخم بستر غالباً در افرادی ایجاد می شود که دارای مشکلات حرکتی و یا نقص در سیستم عصبی هستند امکان اینکه در همان محل که تحت فشار است مجدداً زخم عود کند وجود دارد به همین علت ممکن است پزشک جراح حین عمل جراحی تصمیم بگیرید بخشی از استخوان زیر زخم را که مرتب بافت را تحت فشار قرار می دهد خارج کند.
پس از انجام اقدامات لازم در زمان عمل اگر زخم بستر دارای ابعاد گسترده ای باشد پزشک جراح نمی تواند با بخیه زدن محل را ببندد و مجبور است از بخش های دیگر بدن بوسیله جراحی پلاستیک پوست را برداشته و در محل زخم بخیه بزند.
چنانچه بافت اطراف زخم بستر عفونی باشد باید پس از جراحی و برداشتن بافت مرده درمان آنتی بیوتیک توسط پزشک تجویز شده و برای بیمار بدون وقفه آغاز گردد.
با توجه به نوع عمل جراحی و شرایط حین عمل، جراحی نیاز به بیهوشی دارد و باید در محیطی کاملا استریل انجام بشود و احتمال اینکه در مدت زمان عمل هر چند زمان آن بسیار کم باشد و یا پس از آن بیمار دچار مشکل بشود لازم است در محیط بیمارستان و در اتاق عمل انجام شود و نمی توان از آن به عنوان درمان خانگی نام برد.
تشک ها چگونه بر روی درمان زخم بستر اثر می گذارند؟
زخم بستر اکثراً در بیمارانی ایجاد می شود که توانایی خارج شد از بستر خود را ندارند و یا بیشتر زمان خود را بر روی ویلچر سپری می کنند. پرستارانی که با مراجعه به منزل بیماران برای درمان زخم بستر آنان اقدام می کنند پس از اتمام مراحل درمانی برای حالت های مختلف قرار گیری بیمار توصیه هایی را به عمل می آورند.
یکی از مهم ترین توصیه هایی که پرستاران برای پیشگیری از بروز مجدد زخم بستر می کنند استفاده از تشک مواج است.
تشک ها و زیرانداز های مواج با توجه به نیاز و استفاده بیماران در سایز های مختلفی تولید می شوند که بیماران می توانند برای استفاده بر روی تخت، ویلچر و یا هر فضای دیگر از انواع این تشک ها تهیه نمایند.
انتخاب بهترین تشک مواج برای درمان و پیشگیری از بروز زخم بستر چگونه صورت می گیرد؟
به علت آن که از تشک های مواج برای جلوگیری از بروز زخم بستر استفاده می کنید کیفیت آن بسیار مهم است زیرا اگر اشتباه انتخاب نمایید ممکن است بجای درمان زخم بستر خود باعث بروز آن شود.
همچنین باید متوجه باشید که تشکی که انتخاب می کنید آن را حتما در حالت پر باد چک کرده باشید زیرا کیفیت تشک زمانی که پر باد است مشخص می شود.
قطر تشک:
زمانی که برای خرید تشک مواجی اقدام می کنید بهتر است تشکی را انتخاب نمایید که حداقل 20 سانتی متر قطر داشته باشد.
دوام باد تشک:
همچنین بهتر است که باد تشک انتخابی خیلی دیر خالی شود و هر لحظه نیاز به باد مجدد نداشته باشد زیرا این کار باعث می شود عمر استفاده از تشک کوتاه شده و کیفیت خود را از دست بدهد
انعطاف پذیری تشک:
تشک انتخابی بایستی انعطاف پذیر باشد و بتواند تمامی اعضای بدن را بر روی تخت در بر بگیرد تا فشار فقط بر روی یک عضو بدن نباشد.
عملکرد تشک مواج برای درمان زخم بستر چگونه است؟
این تشک ها به سیستم پمپ باد مجهز می باشند که با قرار گرفتن بیمار بر روی تشک باد از محلی که وزن بیمار بر روی آن قرار گرفته از کم شده و خون رسانی به نواحی مختلف بدن طبق حالت معمول حفظ می شود.
ویژگی های تشک مواج:
• مهم ترین ویژگی این تشک پیشگیری از زخم بستر می باشد
• با استفاده از پمپ باد سطح فشار باد در نواحی مختلف تشک قابل تنظیم می باشد
• شکل ظاهری تشک یعنی حالت سلولی آن موجب می شود که در جریان فشار هوا اختلالی وارد نشود و آسیبی به تشک نرسد
• سطح تشک با نایلون های فشرده پوشش داده شده است که پاکسازی آلودگی ها از روی آن را آسان می کند
• در صورت تخلیه باد در تشک و نیاز به باد کردن مجدد، این کار به سرعت انجام می شود و معطلی به همراه ندارد و باد در درون تشک به سرعت جریان میابد.
• این تشک قابل استفاده در بیمارستان ها و منازل می باشد. همچنین می توان در سایز های مختلفی از تشک برای قرار گیری در فضاهای متنوع استفاده کرد.
از اینکه تا پایان این مقاله ما را همراهی نمودید بسیار سپاسگزاریم. امیدواریم با دادن این اطلاعات به شما در روند درمان بیماری و انتخاب بهترین روش درمان مناسب بیمار کمکی هر چند ناچیز اما در حد وسع و توان خود کرده باشیم.
شما می توانید با مطالعه این مقاله ضمن آشنایی با موارد مرتبط با بیماری و روش های درمان آن و همینطور مشاوره با کادر درمان و پرسنل متخصص و متعهد این مرکز از خدمات درمانی ما بهره مند شوید.
ما نیز تمام تلاش خود را می کنیم تا با بهترین روش و در کمترین زمان ممکن کمک کنیم تا بیمار شما در وضعیت نرمال قرار گرفته و دیگر درگیر این درد طاقت فرسا نشود.